¿Qué es la insuficiencia renal?
La insuficiencia renal supone una disminución en el flujo plasmático renal de manera que se manifiesta en una presencia elevada de creatinina en el suero.
Un fallo a nivel renal y se produce cuando los riñones no son capaces de filtrar adecuadamente las toxinas y otras sustancias de desecho de la sangre.
Podemos diferenciar dos tipos de insuficiencia:
-Enfermedad renal crónica:
se define como la disminución de la función renal, expresada como la presencia de daño renal durante más de 3 meses, manifestada en forma directa por alteraciones histológicas en la biopsia renal o en forma indirecta por marcadores de daño renal como albuminuria o proteinuria, alteraciones en el sedimento urinario o alteraciones en pruebas de imagen.
-Enfermedad renal aguda:
se define como la disminución de la capacidad que tienen los riñones para eliminar productos nitrogenados de desecho, instaurada en horas o días siempre y cuando sea durante menos de 3 meses.
Síntomas de la insuficiencia renal

-
Alteraciones del potasio y el bicarbonato.
-
Manifestaciones cardiovasculares: hipertensión arterial, que se encuentra hasta en el 80% de los pacientes con insuficiencia renal crónica terminal.
-
Alteraciones gastrointestinales: anorexia, náuseas y vómitos. Un signo característico es el fétor urémico, olor amoniacal producido por los metabolitos nitrogenados en la saliva.
-
Alteraciones hematológicas como la anemia.
-
Alteraciones osteomusculares (osteodistrofia renal): se manifiesta por dolores óseos, deformidades, fracturas y retraso del crecimiento en niños.
-
Alteraciones dermatológicas: el signo característico es el color pajizo de la piel, producido por la anemia y picor de la misma.
-
Alteraciones hormonales: en el hombre disminución en la producción de espermatozoides. En la mujer provoca alteraciones en ciclo menstrual y frecuentemente amenorrea (falta de menstruaciones).
Factores de riesgo de insuficiencia renal

Existen diversos factores que pueden predisponer a la aparición de esta enfermedad, como son:
-
La edad avanzada
-
Infección crónica
-
Diabetes
-
Hipertensión arterial
-
Trastornos inmunológicos
-
Problemas renales
-
Problemas hepáticos
-
Hipertrofia prostática
-
Obstrucción vesical
Prevalencia
La insuficiencia renal crónica es un problema de salud pública a nivel mundial, el número de pacientes se viene incrementando tanto en países desarrollados como en desarrollo.
El crecimiento anual de pacientes con esta enfermedad es superior a 9% y el gasto se ha incrementado 14% por ese solo hecho.
Por ello se le considera una enfermedad catastrófica.
Es una enfermedad más frecuente en hombres que en mujeres.
Tratamientos para la insuficiencia renal
Trasplante renal
Es la mejor opción terapéutica para la insuficiencia renal crónica.
Tratamiento dietético (predialisis)
Está indicado en los pacientes con enfermedad renal crónica que ya tienen disminución de 50% de la función renal y en quienes, con medicamentos, regulación de la alimentación y de los hábitos de vida, se puede frenar la progresión de la insuficiencia renal o retardar por varios años la llegada a fase de diálisis o trasplante.
Es un tratamiento preventivo y paliativo que debe aplicarse en cuanto el especialista identifica el padecimiento renal.
Hemodiálisis
De los dos tipos de diálisis, la más utilizada es la hemodiálisis alcanzando un 80 a 90%.
Se considera una diálisis adecuada cuando el porcentaje de urea sérica extraída supera el 70% de la cifra de urea sérica prediálisis o cuando el aclaramiento de urea basado en modelos cinéticos de urea es superior a 1,2.
Recientemente, en vías de experimentación, se están realizando hemodiálisis diaria con excelentes resultados: mejor hematocrito, mejor control de la presión arterial, de la nutrición, del estado mental, función social, menor morbilidad y por lo tanto menor necesidad de hospitalización.
Diálisis peritoneal
La diálisis peritoneal es un tratamiento para la insuficiencia renal que utiliza el revestimiento del abdomen o vientre del paciente para filtrar la sangre dentro del organismo.
Cómo retardar la progresión de la insuficiencia renal

Se ha señalado que el control de la presión arterial, de la glucemia en pacientes diabéticos y la dieta proteica son indispensables para lograr tal fin.
Desde hace muchos años se sabe que la hipertensión acelera la progresión de la enfermedad renal y a su vez la hipertensión puede ser agravada por el daño renal formándose así un círculo vicioso.
Por lo tanto, es indispensable controlar adecuadamente la hipertensión arterial.
La variedad de agentes hipotensores efectivos es enorme, sin embargo, hay datos experimentales y clínicos que señalan que el uso de inhibidores de la enzima convertidora de la angiotensina o los bloqueadores de la angiotensina II, tiene ventajas comparado con otros agentes hipotensores.
Tratamiento nutricional en personas con insuficiencia renal crónica
Los riñones son sumamente importantes para el organismo, ya que entre sus funciones se encuentran: filtrar la sangre, eliminar los productos tóxicos y de desecho, mantener la presión arterial estable mediante la eliminación de agua y de la secreción de hormonas, retener nutrientes como: proteína, glucosa y vitaminas.
La función renal juega un papel en la regulación del equilibrio ácido–base, balance hidrológico, metabólico, fosfocálcico y balance nitrogenado.
Por ello, la insuficiencia renal aguda (IRA) o crónica (ERC) afectan de una manera especial la situación metabólica nutricional de los pacientes.
Sin embargo, en ocasiones el riñón se puede lesionar gradualmente debido a infecciones, enfermedades como la diabetes, hipertensión arterial, arterosclerosis, entre otros, causando la llamada insuficiencia renal.
Esta hace que el organismo retenga líquidos, la presión arterial suba, y el organismo no produzca suficientes glóbulos rojos.
Si no existe un filtrado adecuado de sustancias nocivas, puede llevar de forma temporal o permanente a un proceso denominado uremia caracterizado por la acumulación de sustancias tóxicas en la sangre especialmente en la urea.
Es importante que la persona con insuficiencia renal tenga una dieta equilibrada en la cual se reduzca o se le maneje estrictamente al mínimo el consumo de sodio, potasio y fósforo.
-Si el paciente con insuficiencia renal consume sodio (proveniente de la sal común y de los alimentos salados), lo más probable es que se le dificulte su eliminación lo que potencia la retención de líquidos y la aparición de edemas, la hipertensión arterial y la insuficiencia cardíaca.
-Para mantener unos niveles constantes de potasio en el cuerpo, ha de existir un equilibrio entre la cantidad ingerida (frutas frescas y secas, hortalizas, legumbres, etc.) y la cantidad eliminada (más del 90 %) por el riñón.
Las personas que sufren de insuficiencia renal, debido a la alteración de la capacidad de eliminación, suelen tener unos niveles de potasio elevados que pueden llegar a provocar alteraciones en los músculos y en el corazón.
Debido a ello, es necesario que controlen su ingesta, al igual que pasa con el sodio.
-En las personas con insuficiencia renal se aprecia un incremento progresivo de las cifras de fósforo circulante.
Debido a ello se recomienda también mantenerlo en control. El calcio, tiende a aumentar a medida que avanza la insuficiencia real.
Por tal motivo, se recomienda un consumo de calcio de aproximadamente de 1.400-1.600 mg al día
Las proteínas
Cuando la función renal se ha deteriorado de forma importante (concretamente menos de un cuarto de la función máxima), se recomienda la restricción de proteínas a 0,6 g/kg. de peso corporal, que son más estrictas, y a muchas veces difíciles de realizar.

Del total de las proteínas, un 60-70% deberían ser de alto valor biológico (clara de huevo o leche) y por tanto, ricas en aminoácidos esenciales.
En ocasiones es necesario recurrir a fórmulas comerciales que aportan gran cantidad de energía y son bajas en proteínas, sodio y potasio.
Hay que tener en cuenta que las dietas de menor cantidad de proteínas son nutricionalmente inadecuadas.
Se ha propuesto el uso de dietas muy bajas en proteínas (20 gr/día) complementando a las mismas con aminoácidos esenciales y análogos de aminoácidos que pueden disminuir la producción de productos nitrogenados tóxicos.
Si bien es importante el que en fases iniciales de la insuficiencia renal se modere el consumo de proteínas, es tan importante asegurar que en fases avanzadas se cubren sus requerimientos, dado el alto riesgo de la malnutrición y los riesgos que conlleva.
Grasas y carbohidratos
También es importante alcanzar el requerimiento necesario de energía para evitar la malnutrición calórica, por medio de grasas y carbohidratos.

En cuanto a los carbohidratos aportarán aproximadamente un 45-55% del total de calorías de la dieta, dando preferencia a los carbohidratos complejos, las grasas aproximadamente un 35-45% del total de las calorías, la mayoría insaturadas.
La aparición de alteraciones en los lípidos en la sangre, puede requerir la disminución de la grasa a un 30% del valor calórico de la dieta, con disminución de la ingesta de ácidos grasos saturados y de la cantidad de colesterol (300 mg/día).
Hay que considerar que en la insuficiencia renal hay alto riesgo de muerte por enfermedad cardiovascular, por lo que es importante controlar este factor de riesgo.
Vitaminas y minerales
El agua y el sodio
Generalmente el agua no se restringe hasta fases muy avanzadas de la insuficiencia renal crónica, siendo mucho más importante restringir el sodio.
El agua debe restringirse junto con el sodio cuando existe retención excesiva de líquidos.
El sodio debe restringirse a niveles capaces de evitar la aparición de retención de líquidos o hipertensión arterial, pero no debe restringirse en exceso, ya que es más peligrosa una deshidratación que una ligera retención de líquidos.
El sodio está presente fundamentalmente en la sal común y alimentos ricos en sal o determinados conservantes: jamón serrano, tocino, embutidos, pescado seco, carnes saladas, mariscos, sopas preparadas, zumos envasados.
El potasio
En cuanto al potasio, la capacidad de eliminar el mismo disminuye en las fases terminales de la insuficiencia renal crónica, por lo que se debe restringir su ingestión en la dieta.

Destacan en general las frutas y vegetales.
También algunas maniobras culinarias pueden disminuir el potasio de los alimentos (hervido, remojo, dobles cocciones, etc.)
Calcio, fósforo, Vitamina D
Es importante limitar la ingesta de fósforo, teniendo en cuenta que al disminuir las proteínas ya se disminuye el aporte de fósforo.

El calcio disminuye al elevarse el fósforo, y también porque se absorbe en menor cantidad en el intestino (por fallo de la vitamina D, que se debe activar en el riñón).
Cuando la función renal es mínima, se usan sales de calcio que además de aportar calcio, "fijan" el fósforo e impiden que éste se absorba.
Dieta perjudicial para paciente con insuficiencia renal
Dieta hiperproteica

Existen una serie de razones que sugieren que las dietas hiperproteicas pueden inducir alteraciones importantes de la función renal y de otros aspectos del metabolismo.
En pacientes con distintos grados de enfermedad renal crónica se ha demostrado que las dietas hiperproteícas contribuyen a la aceleración del deterioro de la función renal.
La ingesta proteica elevada permite al riñón excretar mayor cantidad de productos de desecho nitrogenados derivados de proteínas.
Sin embargo, a la larga esto puede tener consecuencias adversas.
El aumento de la presión y flujo intraglomerulares inducido por la carga proteica ocasiona cambios fisiopatológicos, los cuales mantenidos en el tiempo causan daño glomerular progresivo y esclerosis, particularmente en riñones con daño pre-existente como es el caso de pacientes con insuficiencia renal crónica.
El aumento de la proteinuria o albuminuria está reconocido como un factor de riesgo cardiovascular y de mortalidad en poblaciones sanas y enfermas.
En consecuencia, el hecho de que las dietas hiperproteicas alteren la excreción urinaria de proteínas tiene una relevancia clínica importante, causando mayor daño a nivel renal en personas con esta patología.
Dietas beneficiosas para pacientes con insuficiencia renal crónica
Dieta baja en sal (DASH)
Existe una dieta especializada en este tipo de patologías la cual es aplicable en casos de insuficiencia renal crónica, ya que aparte de reducir los niveles de sodio en la dieta se acerca mucho a la dieta mediterránea en los alimentos a consumir y con ello conseguiremos una reducción de los riesgos que llevan a dicha insuficiencia.

La dieta baja en sal de los enfoques dietéticos para detener la hipertensión (Dietary Approaches to Stop Hypertension, DASH) ha demostrado que además ayuda bajar los riesgos para sufrir insuficiencia renal crónica.
Esta dieta es rica en nutrientes importantes y fibra.
También incluye alimentos que son más ricos en potasio, calcio y magnesio, y más baja en sodio (sal) que la dieta habitual.
Las metas de la dieta DASH son:
• Reducir el sodio a no más de 2,300 mg por día (consumir solo 1,500 mg por día es un meta aun mejor).
• Reducir la grasa saturada a no más del 6% y la grasa total a 27% de las calorías diarias.
• Al escoger las grasas, seleccionar aceites monoinsaturados, como los aceites de oliva y canola.
• Preferiblemente elegir los granos integrales a los productos de harina blanca o pasta.
• Escoger frutas y verduras frescas todos los días. Muchos de estos alimentos son ricos en potasio, fibra o ambos.
• Comer frutos secos, semillas o legumbres diariamente.
• Escoja cantidades modestas de proteína (no más de 18% de las calorías diarias totales).
El pescado, la carne de aves sin piel y los productos de soja son las mejores fuentes de proteína.
Otras metas de nutrientes diarios en la dieta DASH incluyen la reducción de los carbohidratos a 55% de las calorías diarias y el colesterol en la alimentación a 150 mg.
Trate de obtener al menos 30 gramos/día de fibra.
Dieta hipoglucémica
La fibra es un componente vegetal que contiene polisacáridos y lignina, resistente a la hidrólisis de las enzimas digestivas humanas.
Tiene un papel fundamental en el peristaltismo intestinal y en el mantenimiento de la microflora del colón.
Las dietas ricas en fibras con alto porcentaje vegetal, son saludables tanto en la población general como en el enfermo con fallo renal, y apoya las recomendaciones a favor de reducir la carga ácida.
Asimismo, este refuerzo dietético mejora el peristaltismo intestinal, muy importante en pacientes en general mayores y sedentarios; reduciendo además la producción de productos urémicos.

Son productos especialmente ricos en fibras las legumbres, cereales integrales, frutos secos y semillas, frutas y hortalizas.
Es decir, una dieta predominantemente vegetariana.
Recomendaciones dietéticos para la insuficencia renal
Algunas recomendaciones a tener en cuenta a modo de resumen son las siguientes:
1. La ingesta de proteínas de la dieta debe ser baja, pero sin caer en el déficit que conlleve a un estado nutricional de desnutrición.
2. La cantidad diaria de proteína recomendada dependerá de lo indicado por el nutricionista, siendo el mínimo 3 raciones/intercambios de proteína/día.
3. Debe restringirse el consumo de alimentos con alto contenido en potasio, sodio y fósforo.
-
Potasio (K): el potasio se encuentra fundamentalmente en verduras, hortalizas y frutas, y en menor medida en carnes y lácteos.
- Frutas con contenido bajo en potasio: manzanas, peras, uvas y sandía.
- Verduras con contenido bajo en potasio: zanahoria, pepino, alcachofas, calabacín o berenjena.
-
Sodio: el sodio se encuentra en gran cantidad en todos los alimentos procesados o en conserva.
Evitar todos los ahumados, las conservas, los procesados en general.
-
Fósforo: el fósforo se encuentra de forma natural en alimentos proteicos y lácteos. La restricción de la ingesta de proteínas (dieta hipoproteica) ya restringe bastante la ingesta de fósforo.
4. No se debe emplear sal de cocina.
5. Se recomienda aliñar y cocinar los alimentos con aceite de oliva virgen extra.
6. No se deben consumir bebidas alcohólicas y carbonatadas.
7. Debe limitarse la ingesta de líquidos.
8. Muy importante hacer dobles cocciones de todas las verduras que se cocinen para así eliminar la mayor cantidad de potasio posible o incluso un remojo previo de 24 horas.
Recetas para la insuficiencia renal
 Crema de brócoli y guisantes hipercálorica: 398, 76kcal
Crema de brócoli y guisantes hipercálorica: 398, 76kcal
 Natilla de chocolate light: 222,43 kcal
Natilla de chocolate light: 222,43 kcal
 Sopa de verduras y tofu: 272, 05 kcal
Sopa de verduras y tofu: 272, 05 kcal
 Champiñones rellenos de huevos de codorniz: 247,64 kcal
Champiñones rellenos de huevos de codorniz: 247,64 kcal
 Bacalao con pimientos en papillote: 277,6 kcal
Bacalao con pimientos en papillote: 277,6 kcal
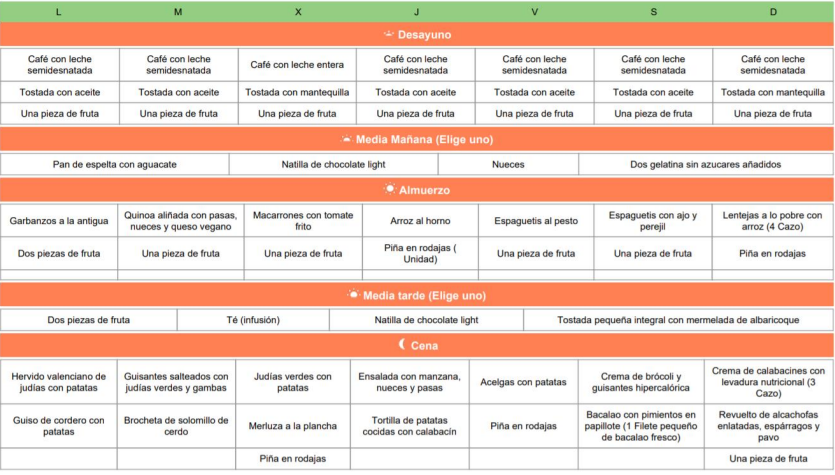
Modelo de dieta para la insuficiencia renal
Aquí tenemos un modelo de dieta para pacientes con insuficiencia renal que quieran mantener su peso.
Preguntas frecuentes
¿Qué es la insuficiencia renal?
La insuficiencia renal es la pérdida total o parcial de la función renal.
Debido a este mal funcionamiento aparece una acumulación de sustancias tóxicas en nuestro organismo que normalmente son expulsadas por los riñones.
Puede ser aguda o crónica y en cierta ocasiones requerir diálisis.
¿Qué función tienen los riñones?
Los riñones se encargan de eliminar de la sangre las sustancias de desecho acumuladas procedentes de nuestro metabolismo y de equilibrar el contenido de agua produciendo la orina.
También se encargan de producir determinadas sustancias como la vitamina D, controlar la presión arterial, fabricar hormonas encargadas de la formación de los glóbulos rojos y mantener un nivel adecuado de ciertas sustancias en sangre.
¿Qué es la diálisis?
La diálisis es la modalidad de tratamiento más frecuente en la insuficiencia renal.
Consiste en el paso de las toxinas que han de ser eliminadas del organismo a través de una membrana porosa que permite el paso de líquidos y partículas pequeñas, pero retiene las sustancias tóxicas acumuladas.
Existen dos técnicas de diálisis, la hemodiálisis y la diálisis peritoneal.
¿En qué consiste la hemodiálisis?
La hemodiálisis, como su nombre indica, es el proceso por el cual se filtra la sangre.
Elimina las sustancias tóxicas acumuladas y el exceso de líquido.
Para llevarla a cabo es necesario realizar un acceso debajo de la piel, normalmente del brazo, para unir una arteria y una vena.
Una sesión de hemodiálisis suele durar unas 4-5h y se realiza 2-3 veces por semana.
¿En qué consiste la diálisis peritoneal?
En el caso de la diálisis peritoneal la membrana que filtra la sangre es el propio peritoneo (membrana que rodea el intestino).
Consiste en la introducción de un fluido de diálisis a través de un catéter colocado en el abdomen.
El exceso de líquido y las sustancias de desecho pasan de la sangre al fluido.
Este fluido debe cambiarse periódicamente.
Este procedimiento se realiza de 2 a 4 veces al día en función del paciente.
¿Qué medidas dietéticas debo tener en cuenta en la fase de prediálisis?
-
Realizar una ingesta elevada de calorías y baja de proteínas.
-
No restringir la ingesta de líquidos.
-
Restricción de potasio y fósforo.
-
Dieta baja en sal.
-
Dieta baja en leche y derivados lácteos.
¿Cómo puedo reducir el contenido en potasio de verduras y hortalizas?
-
Cortar las verduras y hortalizas en trozos pequeños.
-
Mantenerlas en remojo durante 24 horas.
Esta técnica consiste en remojar en abundante agua las verduras y legumbres durante 24 h y cambiar esa agua como mínimo dos veces.
-
Someterlas a doble cocción desechando el agua del primer hervor.
La técnica de doble cocción consiste en lo siguiente: una vez remojadas las verduras y hortalizas durante 24 h, se tira el agua de remojo, se le añade agua y se pone al fuego hasta ebullición, momento en el que se vuelve a tirar el agua y se añade de nuevo agua caliente, para que vuelva a hervir.
Una vez cocidas se cocinan al gusto.
Esta técnica también se puede aplicar a las patatas, setas y legumbres.
-
Las verduras y hortalizas congeladas contienen menos potasio, pero aun así habrá que someterlas a remojo.
La patata contiene mucho potasio, sobretodo en la piel y en la primera capa más cercana a la piel, por eso, además de ponerla en remojo y someterla a doble cocción, hay que pelarla de manera gruesa.
¿Qué proteínas puedo comer y cuánta cantidad?
En prediálisis restringirá el consumo dependiendo del filtrado glomerular:
-
Fg 90-60: tenga cuidado.
-
Fg 60-30: máximo 100g. (sin hueso, espinas ni piel) al día.
-
Fg 30-15: máximo 80g. (sin hueso, espinas ni piel) al día.
-
Fg <15: máximo 60g. (sin hueso, espinas ni piel) al día.
Si se encuentra en tratamiento con hemodiálisis, puede comer máximo 1 o 2 raciones de 100g. (sin hueso, espinas ni piel) al día.
En la fase de diálisis peritoneal puede comer 100-150g. (sin hueso, espinas ni piel) al día, siendo recomendable 1-2 claras de huevo diarias.
Si ha sido trasplantado su consumo de proteínas será normal.
¿Puedo comer con sal?
El consumo de sal dependerá de qué tipo de enfermedad tiene pero siempre será en cantidad moderada.
Si está en diálisis es recomendable que coma sin sal para que no pase sed.
-
Me ha restringido el consumo de fósforo, ¿qué debo hacer?
-
Reducir la ingesta de productos lácteos a uno al día y debe tomarlo desnatado.
-
Tomar legumbre un máximo de 1 ó 2 veces a la semana.
-
No consumir productos integrales, frutos secos o chocolate.
-
No tomar productos con conservantes y aditivos con alto contenido en fosforo: E322, E338, E339, E340, E341, E442, E450, E451, E452 y E541.
-
No tomar bebidas con gas.
-
Evitar alimentos precocinados y elaborados.
¿Puedo fumar y beber alcohol?
Debe evitar totalmente el consumo de tabaco, alcohol o drogas.
Conclusión
En la insuficiencia renal, la alimentación es uno de los pilares básicos del tratamiento, ya que ayuda a disminuir la acumulación de sustancias que se eliminarían si los riñones funcionasen adecuadamente.
Una alimentación adecuada mejora mucho el pronóstico y además retrasa la progresión de la enfermedad.
Es muy importante cuidar la dieta en todas las fases de la enfermedad, adaptándola a medida que la insuficiencia avanza y adecuándola a la terapia sustitutiva.
Cuando el paciente se encuentra en prediálisis, el acumulo de sustancias nocivas es mayor cuanto más grave sea la insuficiencia.
No obstante, cuando el paciente sigue un tratamiento renal sustitutorio (hemodiálisis, diálisis peritoneal o trasplante), la dieta se libera un poco más, aunque se deben seguir las recomendaciones para que no se acumulen dichas sustancias nocivas.
La estrategia nutricional tiene como principal objetivo prevenir el agravamiento de la enfermedad, la aparición de síntomas y evitar la malnutrición.
Es importante lograr un estado nutricional adecuado mediante una dieta que cubra los requerimientos de calorías y proteínas dentro de una dieta equilibrada en hidratos de carbono, lípidos (aceite) y proteínas, así como minerales y micronutrientes (vitaminas, minerales).
En pacientes en prediálisis hay que reducir las proteínas sin producir desnutrición, lo que se consigue con una dieta equilibrada de ingesta proteica baja, las calorías necesarias y se complete con resto de componentes.
Bibliografía
1. Torres Zamudio, C. (2003). Insuficiencia renal crónica. Revista Medica Herediana, 14(1), 1-4.
2. Martínez, J. P., Legido, A., & Fuentes, F. L. (2005). Insuficiencia renal crónica: revisión y tratamiento conservador. Archivos de medicina, 1(3), 4.
3. Ribes, E. A. (2004). Fisiopatología de la insuficiencia renal crónica. In Anales de cirugía cardiaca y vascular (Vol. 10, No. 1, pp. 8-76).
4. Treviño-Becerra, A. (2004). Insuficiencia renal crónica: enfermedad emergente, catastrófica y por ello prioritaria. Cirugía y Cirujanos, 72(1), 3-4.
5. Aparicio, V. A., Nebot, E., Heredia, J. M., & Aranda, P. (2010). Efectos metabólicos, renales y óseos de las dietas hiperproteicas. Papel regulador del ejercicio. Revista Andaluza de Medicina del Deporte, 3(4), 153-158.
6. López-Luzardo, M. (2009, July). Las dietas hiperproteicas y sus consecuencias metabólicas. In Anales venezolanos de nutrición (Vol. 22, No. 2).
7. Anes, E. M. G. J., & Castro, F. V. (2011). Adhesión de los pacientes con insuficiencia renal crónica a la dieta. International Journal of Developmental and Educational Psychology: INFAD. Revista de Psicología, 1(2), 9-20.
Expertos en nutrición
- Graduada en Nutrición y Dietética Humana por la
Universidad Isabel I de Burgos
- Licenciada en Farmacia por la Universidad de Sevilla
- Experta en Nutrición y Dietética Humana por la
Universidad Complutense de Madrid
Eloisa Bocanegra
Nutricionista, Farmacéutica
y CEO de Dietfarma
Colegiada AND-00982
Dietfarma 2021 Todos los derechos reservados







