¿Qué es la enfermedad de Crohn?
La enfermedad de Crohn forma parte del grupo de enfermedades intestinales inflamatorias (EII).
Se trata de una enfermedad crónica de carácter autoinmune que puede afectar a todo el tubo digestivo desde su inicio que es la boca hasta su final que es el ano, aunque lo más habitual es que afecte al íleo (final del intestino delgado) y al colon (principio del intestino grueso).
No solo afecta a la mucosa intestinal sino que también afecta a capas más profundas de la pared intestinal.
Lo más característico de esta enfermedad y que la diferencia de otra EII como es la colitis ulcerosa, es que pueden afectarse tramos de forma intermitente, intercalándose estos con tramos en los que la mucosa intestinal está intacta.
¿Cuales son las causas que provocan la enfermedad de Crohn?
La enfermedad de Crohn es de causa idiopática, es decir, se desconoce a ciencia cierta cuál es su origen.
Las últimas actualizaciones nos hablan de una posible predisposición genética con una alteración inmunológica que responde a ciertos antígenos alimentarios o bacterianos. Otra teoría habla sobre el posible efecto desencadenante tras un proceso infeccioso en el que están involucrados varios gérmenes.
Lo cierto es que se trata de una enfermedad autoinmune por lo que el sistema inmunitario del cuerpo es el encargado de destruir el tejido corporal sano.
Población afectada por la enfermedad de Crohn
Existe una mayor incidencia de la enfermedad en hombres, aunque también afecta a mujeres y parece ser que existe cierta relación familiar en la aparición de la enfermedad.
¿Qué síntomas produce la enfermedad de Crohn?

Existe una larga lista de síntomas relacionados con la enfermedad, y estos a su vez van a depender de la parte del sistema digestivo afectado y de cuan grave sea la afectación.
No sólo provoca síntomas a nivel intestinal, sino también extraintestinal.
Hay que destacar que los síntomas van y vienen y que suelen mejorar con el seguimiento del tratamiento adecuado y las pautas alimenticias que desarrollaremos más adelante.
Los síntomas más habituales de la enfermedad de Crohn:

- Diarrea, que puede aparecer con presencia de sangre.
- Dolor abdominal, localizado o general.
- Movimientos intestinales.
- Cansancio, debilidad y malestar general.
- Nauseas y vómitos.
- Fiebre.
- Dolor anal, consecuencia de las lesiones en la piel que lo forma (fístulas, fisuras…)
- Falta de apetito.
- Pérdida de peso.
- Malnutrición.
- Retraso del crecimiento, cuando se presenta en adolescentes o niños.
- Estreñimiento.
Síntomas extraintestinales:
- Artritis.
- Encías inflamadas.
- Espondilitis.
- Eritemas.
- Úlceras bucales.
- Uveítis.
- Cálculos renales.
- Enzimas hepáticas elevadas.
- Disminución de la densidad ósea.
- Trastornos circulatorios.
¿Cómo se diagnostica la enfermedad de Crohn?
Su diagnóstico puede ser tardío, al presentar síntomas inespecíficos o comunes a otras enfermedades, por lo que puede tardarse en diagnosticar de 6 meses a 3 años.
Su diagnóstico pasa por una combinación de una buena historia clínica, exploración física, pruebas de laboratorio, pruebas endoscópicas y radiológicas.
En la exploración física, se puede palpar una masa abdominal, presentar erupciones cutáneas, úlceras bucales o signos de artritis.
Las pruebas médicas más comunes para su diagnóstico comprenden:

• Colonoscopia.
• TAC abdominal.
• Enteroscopia.
• RNM abdominal.
• Endoscopia.
• Cultivo de heces.
Las alteraciones analíticas más comunes en la enfermedad de Crohn son:
• Albúminas bajas.
• PCR alta.
• Tasa de sedimentación eritrocitaria elevada.
• Leucocitemia elevada.
• Enzimas hepáticas alteradas.
• Anemia.
Estilo de vida con la enfermedad de Crohn

Existen factores ambientales que podrían ser negativos para la enfermedad como el tabaquismo, la contaminación, malos hábitos alimentarios, infecciones…
Tratamiento medicamentoso para la enfermedad de Crohn

Se basa en varios grupos de medicamentos que tienen por finalidad la supresión de la respuesta inmunológica exagerada que inflama la mucosa intestinal y a través de esto aliviar los síntomas que provoca (diarrea, dolor abdominal, distensión, fiebre…)
El seguimiento de este tratamiento debe ser continuo para evitar brotes y recaídas, ajustándolo a etapas de mantenimiento con ajuste de dosis.
La medicación para la enfermedad de Crohn es la siguiente:
• Inmunomoduladores.
• Corticoides.
• Aminosalicilatos.
• Antibióticos.
• Medicamentos biológicos.
• Terapias combinadas.
Enfermedad de Crohn y nutrición

La nutrición desempeña un papel fundamental en este tipo de enfermedad, ya que afecta directamente al estado nutricional del paciente como hemos comentado anteriormente.
Las claves para abordarla residen en la individualización de la dieta a cada paciente, ya que los síntomas y las manifestaciones son distintas en cada uno de ellos. No existe una dieta modelo.
Las afectaciones que se deben abordar son la falta de apetito, el estrés crónico, la pérdida de nutrientes y la falta de absorción intestinal por alteración de la mucosa entre otras.
Si el paciente se encuentra en un brote de la enfermedad, será imprescindible una dieta blanda, sin grasas y con bajo contenido de hidratos de carbono fermentados.
También se debe tener en cuenta que zona del aparato digestivo es la afectada, ya que por ejemplo, si es el colon el mayor afectado es necesaria una disminución del consumo de fibra.
Existen evidencias de que una dieta líquida equilibrada puede ayudar a la remisión de los síntomas.
¿Cuáles son los objetivos que se persiguen a través del tratamiento nutricional?
1. Reducir la inflamación intestinal.
2. Favorecer la cicatrización de la mucosa.
3. Bienestar del paciente manteniendo su calidad de vida.
4. Desaparición de síntomas molestos.
5. Mantenimiento de un buen estado nutricional.
6. Prevención de carencias nutricionales.
7. Mejora del tránsito intestinal.
8. Si existe pérdida de peso, aumento del mismo.
Características de la dieta según la fase de la enfermedad de Crohn
Dieta durante un brote de la enfermedad

Si no es un brote grave que precise nutrición enteral o parenteral, y la vía oral es la elegida:
• Hiperproteica: con alimentos como el huevo, la carne o el pescado entre otros, incluyendo un alimento rico en proteínas en cada comida principal.
• Hipercalórica: por un aumento en las necesidades energéticas causadas por el estrés de la enfermedad (psicológico o quirúrgico si es el caso). Realizar de 5-6 comidas al día es lo ideal.
• Baja en grasas: para evitar el aumento de deposiciones. Limitar a 1-2 cucharadas al día de aceite de oliva evitando las grasas saturadas que inflaman el tubo digestivo.
• Baja en fibra: evitar alimentos ricos en fibra insoluble de efecto laxante.
Dieta durante la etapa de remisión o asintomática:
• Dieta equilibrada y saludable.
• Ajustar las proteínas y las calorías.
• Tratar posibles intolerancias que puedan agravar la situación.
¿Qué alimentos debemos evitar en la enfermedad de Crohn?
Debido a que depende mucho del momento en el que el paciente se encuentre, ya sea en brote, en remisión o en mantenimiento, no existen alimentos concretos válidos para todas las etapas y pacientes.
Se deben evitar todos aquellos alimentos que se tiene comprobado que afectan y aumentan los síntomas. Es decir, no existe evidencia científica que demuestre que por ejemplo se deban retirar los lácteos y quesos.
La estrategia a seguir será evitar aquel alimento que tenemos comprobado que es causa efecto para la sintomatología personal.
De este modo, va a depender de la fase o etapa de la enfermedad, diferenciando las siguientes:
Alimentos a evitar en un brote de la enfermedad:
• Cereales integrales.
• Frutas con piel.
• Alimentos con gluten.
• Alimentos con lactosa.
• Embutidos, carnes y alimentos grasos en general como mantequilla y nata.
• Alimentos ácidos.
• Bollería industrial y alimentos procesados.
Alimentos a evitar en la fase de remisión o asintomática:

Evitaremos todos aquellos alimentos irritantes de la mucosa digestiva:
• Embutidos.
• Alimentos ricos en cafeína.
• Mantequillas y natas.
• Chicles, bebidas light o aquellos que contengan sorbitol como edulcorante.
• Alimentos que provoquen gases.
Se recomienda ir añadiendo alimentos restringidos poco a poco y en cantidades pequeñas.
¿Qué alimentos están permitidos en la enfermedad de Crohn?
Alimentos recomendados en un brote de la enfermedad de Crohn:

• Arroz blanco hervido o en formato tortita.
• Pan y pastas no integrales sin gluten.
• Patata, zanahoria, boniato al horno o hervido.
• Pescados blancos.
• Leches vegetales de arroz o desnatadas sin lactosa.
• Carnes magras de conejo, pollo o pavo, evitando la piel.
• Clara de huevo.
• Manzana o pera hervida.
• Plátano maduro retirando los hilos de fibra.
• Membrillo.
• Gambas hervidas.
• Licuados de fruta desprovistos de fibra.
Alimentos recomendados en fase de remisión o asintomática de la enfermedad:

• Probióticos en forma de suplemento o lácteo si tolera.
• Pescados blancos y carnes magras.
• Alimentos que eviten carencias vitamínicas como el betacaroteno (zanahoria, calabaza, mango, papaya…)
• Alimentos ricos en Omega-3.
• Aceite de oliva como grasa principal.
• Alimentos ricos en vitamina E, C, Selenio y Zinc.
Recetas recomendadas en la enfermedad de Crohn
Algunas de las recetas Dietfarma que pueden ser de utilidad en la enfermedad de Crohn son:
 Hummus de lentejas: 245,9 kcal
Hummus de lentejas: 245,9 kcal
 Berenjena rellena de carne picada: 299,11 kcal
Berenjena rellena de carne picada: 299,11 kcal
 Arroz tres delicias: 577,49 kcal
Arroz tres delicias: 577,49 kcal
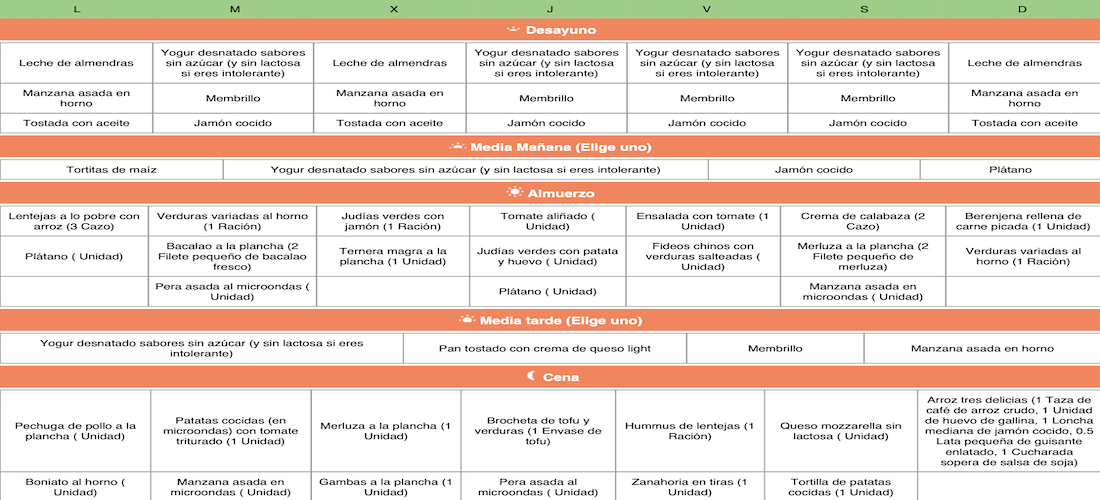
Modelo de dieta en la enfermedad de Crohn
Una dieta base para enfermos de Crohn sería la siguiente:
Elaboraciones recomendadas para la enfermedad de Crohn
Alimentos al vapor, hervidos, al horno, en papillote, microondas u olla exprés.
Recomendaciones a tener en cuenta enfermedad de Crohn

1. Hacer varias ingestas al día de poca cantidad.
2. Masticar mucho la comida favoreciendo la salivación para una correcta digestión.
3. Mantener una buena hidratación.
4. Reposar la comida de unos 25 a 30 minutos.
5. Comer en un ambiente relajado y cómodo.
6. Estricta higiene alimentaria.
Conclusiones
La enfermedad de Crohn es una enfermedad inflamatoria intestinal que alterna periodos asintomáticos con brotes agudos, leves o moderados.
Dependiendo de la fase de la enfermedad por la que se esté pasando, el tratamiento dietético es diferente y debe ajustarse a ellas.
El seguimiento de unos buenos hábitos alimentarios junto con medidas de higiene alimentaria y el tratamiento farmacológico prescrito, ayudan al mantenimiento de la calidad de vida del paciente que la sufre.
Bibliografía
1. Unidad de Atención Crohn-colitis (UACC) - La alimentación en la fase activa de la enfermedad [Internet]. [citado 5 de abril de 2021]. Disponible en: https://www.ua-cc.org/es/educacion-y-promocion/la-alimentacion/en-la-fas...
2. Enfermedad de Crohn: ¿Qué es? Síntomas y tratamiento. Clínica Universidad de Navarra [Internet]. [citado 5 de abril de 2021]. Disponible en: https://www.cun.es/enfermedades-tratamientos/enfermedades/enfermedad-crohn
3. Sandborn WJ. Crohn’s disease evaluation and treatment: Clinical decision tool. Gastroenterology. 2014;147(3):702-5.
4. Lichtenstein GR, Loftus E V., Isaacs KL, Regueiro MD, Gerson LB, Sands BE. ACG Clinical Guideline: Management of Crohn’s Disease in Adults. Vol. 113, American Journal of Gastroenterology. Nature Publishing Group; 2018. p. 481-517.
5. Mansueto P, Seidita A, D’alcamo A, Carroccio A. Role of FODMAPs in Patients With Irritable Bowel Syndrome. Vol. 30, Nutrition in Clinical Practice. SAGE Publications Inc.; 2015. p. 665-82.
6. Nutrición | MAS VIDA [Internet]. [citado 5 de abril de 2021]. Disponible en: https://masvida.org.ar/nutricion/
Expertos en nutrición
- Graduada en Nutrición y Dietética Humana por la
Universidad Isabel I de Burgos
- Licenciada en Farmacia por la Universidad de Sevilla
- Experta en Nutrición y Dietética Humana por la
Universidad Complutense de Madrid
Eloisa Bocanegra
Nutricionista, Farmacéutica
y CEO de Dietfarma
Colegiada AND-00982
Dietfarma 2021 Todos los derechos reservados